Fil d'Ariane
- Accueil
- Nos actualités
- Articles
- Vous êtes actuellement sur la page:«Sans la solidarité des Haïtie...
«Sans la solidarité des Haïtiens, je ne sais pas ce qu’on aurait fait»
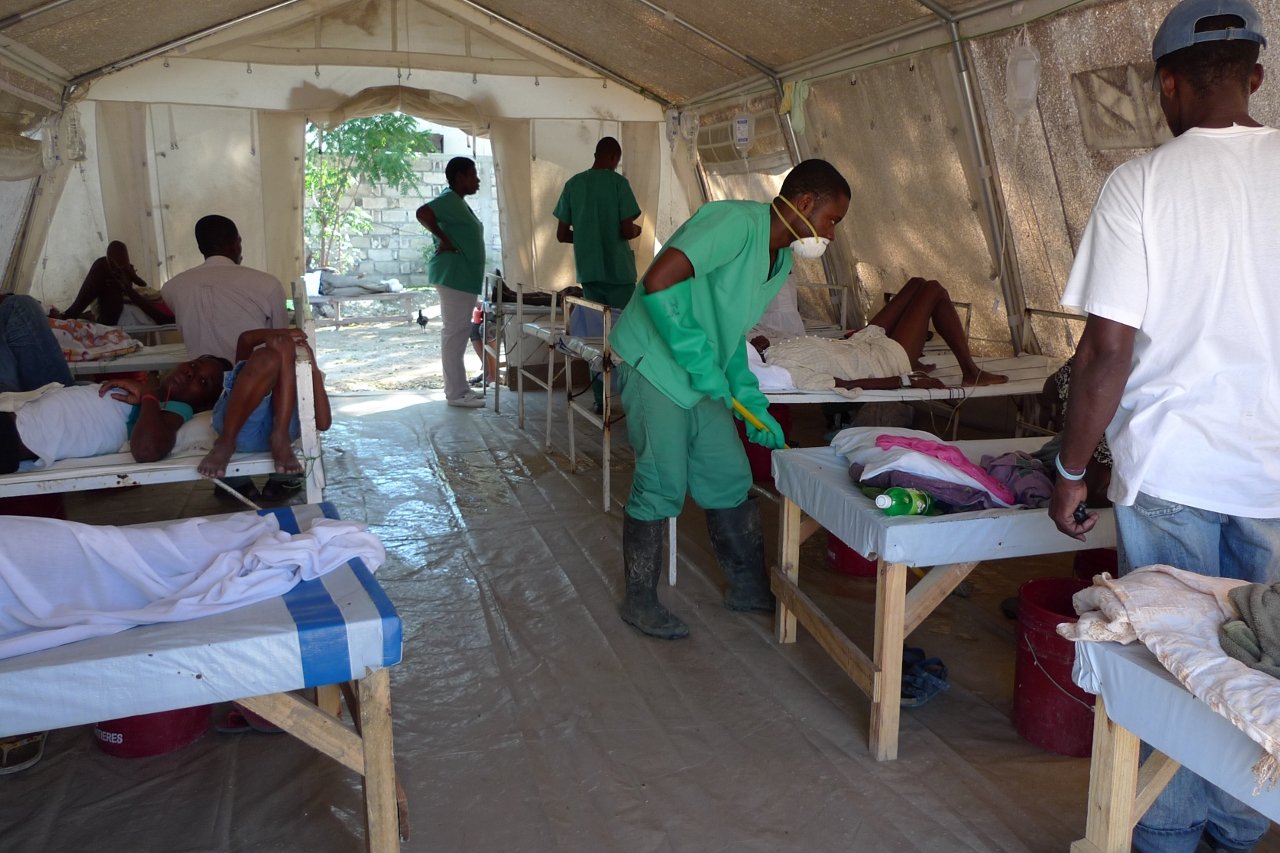
La première fois que Michelle Mays est venue en Haïti, c’était juste après le tremblement de terre de janvier dernier, pour travailler pour MSF. Elle y est retournée en novembre pour superviser le personnel infirmer du centre de traitement du choléra (CTC) de MSF situé dans un hôpital du ministère de la Santé de Port-de-Paix, une ville du nord du pays qui compte parmi les endroits les plus durement frappés par l’épidémie.
Au jour du 28 novembre 2010, MSF avait soigné plus de 41000 patients au cours des sept semaines qui ont suivi l’apparition de l’épidémie, tout en maintenant tous ses autres programmes en Haïti. L’organisation humanitaire dispose à présent d’une capacité d’accueil de 3200 lits dans 30 CTC à travers le pays. Actuellement, les admissions augmentent dans certaines régions, diminuent dans d’autres et se stabilisent dans l’Artibonite, où les premiers cas se sont manifestés.
À Port-de-Paix, Michelle et ses collègues ont soigné plus de 2100 patients en seulement trois semaines. Les équipes MSF ont réussi à faire baisser le taux de létalité à moins de 2% dans les CTC, comme celui que Michelle supervise. Cependant, comme le relate Michelle dans son interview, l’urgence demeure, tout comme les besoins en formation du personnel et la nécessité de rester vigilant et créatif.
Comment le programme de Port-de-Paix a-t-il pris forme?
Une équipe en mission exploratoire a découvert cet hôpital, où l’on soignait déjà les patients atteints du choléra. À cette époque, aucun protocole de traitement n’était appliqué et il y avait très peu d’information disponible. Lorsque l’équipe est arrivée la première fois, il y avait peut-être deux infirmières auxiliaires, comparables à des aides-soignantes, qui s’occupaient d’environ 40 patients.
La première chose qui a été faite a été de séparer les autres patients de ceux atteints du choléra. Les premiers ont tous été transférés vers d’autres sites. Nous disposions d’une petite structure, composée de quelques bâtiments et d’une petite chapelle, qui a rapidement été envahie par les malades.
Nous devions organiser l’espace disponible en termes de logistique, pour accueillir le plus grand nombre de patients, mais également en termes de personnel, car il était impossible de soigner autant de malades avec seulement deux infirmières auxiliaires. Quand je suis arrivée, trois ou quatre infirmières avaient été embauchées. Quelques semaines plus tard, il y avait plus de 70 infirmières en service. Mais il fallait encore en embaucher le double pour pouvoir prendre en charge 150 patients par jour.
Est-il vrai que le choléra était une maladie totalement inconnue des professionnels de la santé comme des patients?
Oui, la population ignore tout du choléra. Cela fait plus de 100 ans que la maladie ne s’est pas manifestée. Les Haïtiens doivent donc tout apprendre depuis le début. C’est très différent du Tchad ou du Nigéria, où le choléra est une maladie endémique qui réapparait chaque année. Dans ces deux pays, les habitants savent qu’il faut se rendre dans un centre médical dès les premiers symptômes. Mais en Haïti, les gens doivent apprendre beaucoup et rapidement. Certains patients arrivent à un stade très avancé de la maladie. Heureusement nous arrivons à en sauver beaucoup, mais pour d’autres, il est souvent trop tard.
Vous deviez-donc vous adapter constamment?
Cette situation exige énormément de créativité. Je me rappelle qu’une fois, le médecin et moi étions assis, pétrifiés devant l’afflux de patients que nous ne pouvions accueillir. Et parmi eux, certains avaient besoin d’être mis sous perfusion. Nous avons donc décidé me mettre deux enfants par lit, une situation loin d’être idéale. Mais il fallait agir.
Il faut être très vif d’esprit et créatif. L’important c'est que ça marche. Je pense que nous pouvons en être fiers. Nous avons eu l’impression d’avoir vraiment aidé la population. C’est quelque chose de palpable. Un jour, j’ai ausculté un bébé complètement déshydraté. Il était à deux doigts de mourir. Et nous avons mis 20 minutes pour trouver une veine. Pendant ce temps, la santé du bébé empirait. C’était terrible. Le médecin haïtien a finalement réussi à mettre le bébé sous perfusion, et à cet instant, j’ai failli pleurer. Ce genre de moments nous fait prendre conscience de notre utilité ici.
Vous avez dû être témoin de le peur, l’angoisse qui régnait...
De nombreuses rumeurs se sont répandues sur les causes de la maladie et les manières de la prévenir. Beaucoup de gens pensaient par exemple qu’il suffisait de boire des sels de réhydratation orale (ORS) pour éviter d’être infectés. De nombreuses personnes sont donc venues nous voir pour nous demander des ORS. Certains ont également essayé de se faire de l’argent grâce à l’épidémie en vendant différents médicaments soi-disant capables de prévenir le choléra. Or ces pratiques sont très dangereuses, car les gens pensent que ces solutions sont efficaces. Ils commencent à avoir des symptômes et ils se rendent à l'hôpital très tard, parfois trop tard. Le meilleur moyen d’éradiquer la peur est de soigner les patients en trois jours. Ainsi, lorsqu’ils rentrent chez eux, ils font passer le message à leur communauté.
Était-il possible d'avoir une routine de travail?
Les patients arrivaient à 5 heures du matin. Comme l’équipe de nuit était très fatiguée, nous avons commencé à venir de plus en plus tôt. À notre arrivée à l’hôpital, nous commencions par nous laver les mains et par asperger nos pieds avec une solution à base de chlore pour la prévention de l’infection. Nous nous dirigions ensuite vers une petite tente où un infirmier triait les admissions et identifiait les patients nécessitant des soins immédiats et ceux pouvant éventuellement marcher et boire des sels de réhydratation orale. Il est important que tous les patients capables de boire prennent des ORS, qu’ils soient ou non sous perfusion.
Le matin, il y avait généralement 20 à 30 patients qui faisaient la queue à cette tente. Je faisais un pointage avec l’infirmier chargé du tri et je partais à la recherche du médecin de nuit pour savoir ce qu’il s’était passé, s’il y avait eu des morts. J’allais voir en premier les patients en mauvaise santé. Je vérifiais également les stocks, car de grandes quantités de fournitures pouvaient avoir été utilisées pendant la nuit.
Avec cette épidémie et tout ce que la population haïtienne a subi cette année, avez-vous pu constater des signes d’abattement?
Toutes celles et ceux qui travaillent en Haïti témoignent de la résistance des habitants, mais jusqu’à quand? C’est extraordinaire de travailler avec le personnel haïtien. Ils viennent tous les jours, parfois de très loin, car ils ont besoin de ce travail. Les infirmiers et les médecins travaillent pendant 10 ou 14 heures d’affilée. Tout le monde va se coucher exténué et doit recommencer le jour suivant.
C’est très dur pour eux, à la fois en tant que travailleurs médicaux et en tant que victimes. Les patients que nous soignons sont leurs parents, leurs amis, leurs frères et leurs sœurs. Le séisme avait fait peu de dégâts dans le nord du pays, mais la population n’a pas été épargnée par l'épidémie. Un de nos chauffeurs nous a confié: «j'ai déjà cinq ou six amis qui en sont morts».
Avez-vous pu voir la formation porter ses fruits ou constater une amélioration de la gestion de l'épidémie par le personnel local?
Quand je suis partie, les Haïtiens y arrivaient très bien. Je pense qu’ils étaient tellement bouleversés au début de l'épidémie qu’ils n’ont pas eu le temps de former du personnel. Mais une fois le système en place et les informations renforcées, les gens ont commencé à prendre de nombreuses initiatives de qualité.
Il y avait ce bébé qui devait avoir un an et sa sœur de deux ou trois ans. Leur mère était très malade et leur père devait travailler toute la journée. Ce dernier m’a dit: «Si je ne vais pas au travail, je risque de perdre mon emploi et de ne plus pouvoir m’occuper de ma famille». Je lui ai dit de ne pas s’en faire et les infirmières se sont occupées de cette famille, en veillant sur le bébé et la fillette.
Cette situation a fait naître un élan de solidarité au sein de la communauté. Lors de mes rondes, j’ai pu par exemple constater que si la mère d’un enfant était absente, une autre mère s’occupait spontanément de l’enfant seul. Ces mères me disaient: «ils ont vomi tant de fois ou eu de la diarrhée tant de fois...». La population est très soudée, et cela fait plaisir à voir, parce que sans cette solidarité, je ne sais pas ce qu’on aurait fait.